IL PIEDE
Le patologie
del piede
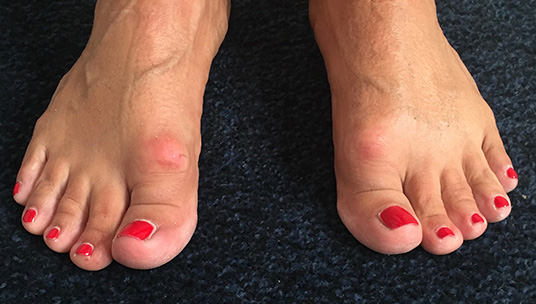
Alluce valgo
L’alluce valgo è una deformazione del primo dito del piede, che appare deviato lateralmente verso le altre dita, con contemporanea sporgenza mediale del primo osso metatarsale. Spesso è associato a metatarsalgia e a deformità delle dita laterali (dito a griffe, dito a martello) E’ il più comune problema dell’avampiede dell’adulto. Le cause sono spesso di natura genetica, più frequente nelle donne, ed è correlato ad altre patologie del piede come la sindrome pronatoria.
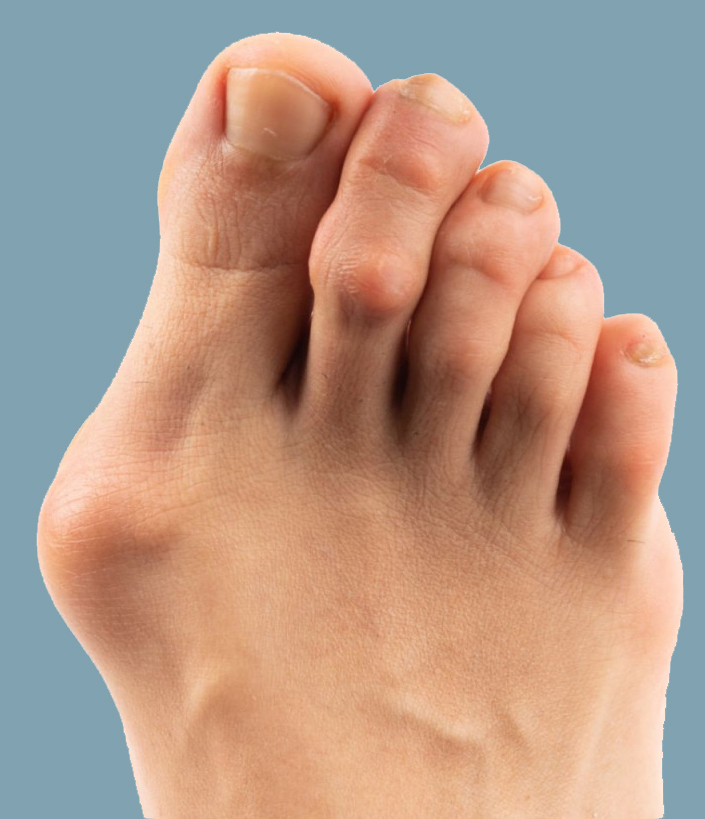
-Dolore plantare all’avampiede (metatarsalgia);
-Difficoltà ad indossare determinate calzature.
Alluce rigido
E’ una condizione patologica caratterizzata da una progressiva degenerazione articolare a livello della 1° articolazione metatarso-falangea che determina una limitazione del movimento dell’alluce. E’ stata descritta una certa familiarità della malattia così come diversi fattori predisponenti che possono essere di natura biomeccanica (es. eccessiva elevazione o eccessiva lunghezza del I metatarso) o traumatica (es. pregresse fratture).
-Limitata e dolorosa dorsiflessione e plantarflessione dell’alluce;
-Metatarsalgia con comparsa di ipercheratosi e callosità plantari;
-Comparsa di esostosi dorsale (protuberanza ossea);
-Onicopatia del I dito.
-Terapia antinfiammatoria;
-Calzature adeguate con tacco basso, suola rigida e tomaia morbida o scarpe con suola basculante;
-Plantare nel caso in cui il problema principale sia la metatarsalgia.
Piede piatto del bambino
Il piede piatto è un’alterazione della forma del piede caratterizzata da una riduzione o scomparsa della volta plantare. E’ bene sapere che i neonati nascono con i piedi piatti. Infatti, il piede nel bambino inizierà a modellarsi intorno agli 8-10 anni, assumendo, in questo periodo della vita, gradualmente le caratteristiche del piede di un adulto. Il momento giusto per una prima visita ortopedica è tra i 7 e gli 8 anni.

-Il bambino spesso non lamenta fastidio o dolore di alcun tipo.
Neuroma di Morton o neuroma interdigitale
Per Neuroma di Morton si intende una sofferenza del III nervo digitale comune, un nervo sensitivo che innerva il 3° e 4° dito del piede, causata da stimoli irritativi cronici di natura meccanica (microtraumatismi ripetuti). Ciò determina un ispessimento del nervo che risulta compresso e da qui la sintomatologia. Le cause di questi microtraumi possono essere ricercate in un alterata conformazione del piede che si associa a un problema di appoggio dell’avampiede.
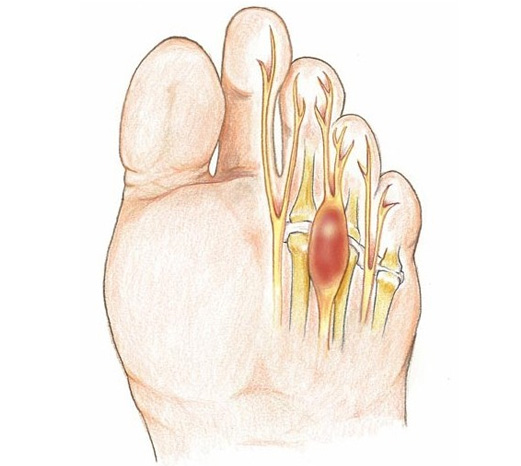
-Intorpidimento e/o formicolio con sensazione di “scossa elettrica”;
- Il dolore, di solito, è esacerbato da scarpe strette o con il tacco alto. Questo dolore è spesso alleviato rimuovendo le scarpe e sfregando l’avampiede. Il ginocchio si presenta tumefatto, dolente e caldo spesso atteggiato in semi-flessione. La RMN è l’esame di imaging di elezione per fare diagnosi di lesione del LCA e per la valutazione delle lesioni associate.

Dr Claudio Lacagnina
Ortopedico
Ho iniziato la mia formazione presso l’Università degli Studi di Palermo dove ho ottenuto, nel luglio del 2015, la Laurea in Medicina e Chirurgia con punteggio di 110/110 e lode. Dal 2016, presso l’Università degli Studi di Milano, ho iniziato il mio percorso di specializzazione in Ortopedia e Traumatologia lavorando nei vari reparti dell’ I.R.C.C.S. Istituto Ortopedico Galeazzi di Milano, uno dei centri d’eccellenza in Italia per la chirurgia ortopedica.
A novembre del 2021 ho conseguito la specializzazione in Ortopedia e Traumatologia, con punteggio di 70/70 e lode discutendo una tesi dal titolo: “One day surgery nelle protesi monocompartimentali mediali di ginocchio: studio prospettico comparativo con un follow-up di 3 mesi”.


